
クリニックからのお知らせ
そのおりもの、性病?それとも細菌性膣症? においと色でわかる違いと正しい対処法
そのおりもの、性病?それとも細菌性膣症? においと色でわかる違いと正しい対処法
おりものが気になる、においがいつもと違う——そういった理由で来院される患者さんは、少なくありません。とくに歌舞伎町という土地柄、性感染症を真っ先に疑って来院される方が多い印象があります。ただ実際に診てみると、性感染症ではなく細菌性膣症(bacterial vaginosis; BV)だったというケースが、正直かなりの割合を占めています。
これは珍しい話でもなくて、世界的にも膣症状の原因としてBVは非常に一般的です。ただ、知名度がいまいち低いために、「クラミジアかも」「淋病かも」と心配して来られる方がほとんど。細菌性膣症という言葉自体、初めて聞いた、という患者さんもよくいらっしゃいます。
今回はこのBVについて、診療の中で感じていることも交えながら書いてみようと思います。
おりものって、そもそもどういうもの?
まず基本から。おりもの(医学的には「帯下(たいげ)」と言います)とは、膣から分泌される液体のことです。痰みたいなものとイメージしていただくと分かりやすいかもしれません。健康な状態では、さらっとしていて、白〜透明、においもほとんどない。ところが何らかの異常が起きると、色・量・においが変わってくる。
この「いつもと違う」という感覚が、最初のサインになります。
細菌性膣症とは何か——膣の「菌バランス」が崩れた状態
細菌性膣症は、性感染症ではありません。これ、まず最初に強調しておきたいところです。
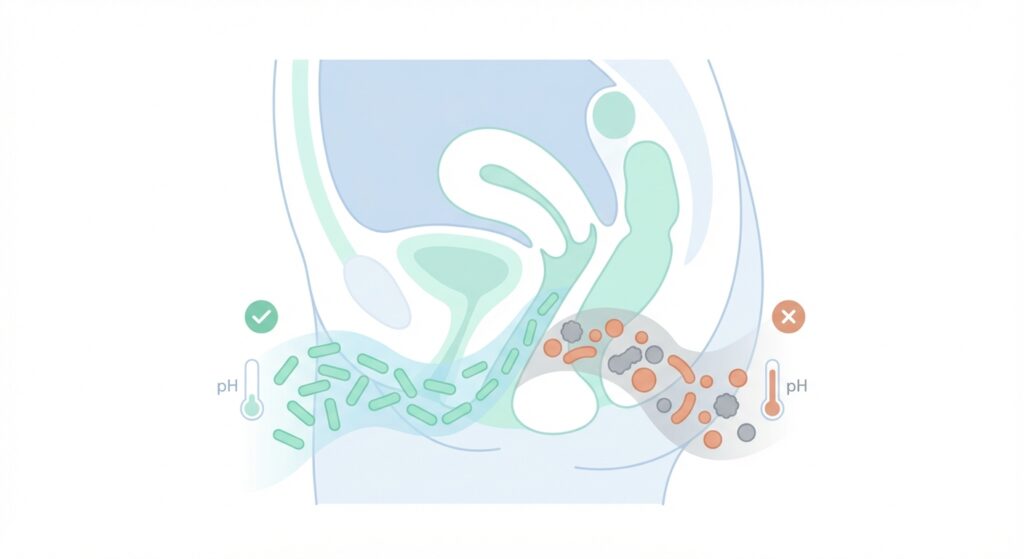
健康な膣の中は、乳酸桿菌(ラクトバシラス属)という善玉菌が優勢で、弱酸性(pH 3.8〜4.5程度)に保たれています。この環境が、外から入ってくる雑菌を排除する防御になっています。ところが何らかの原因でこのバランスが崩れ、Gardnerella vaginalisや嫌気性菌などが増殖した状態が細菌性膣症です。
性感染症ではないが、性行為によって発症リスクが上がることは事実として確認されています。[1] たとえば新しいパートナーとの性交渉、多パートナーとの性交渉などが、BVの発症と関連していると複数の研究が示しています。ただし、性交渉のない女性にも起こり得る。そこが性感染症との大きな違いです。
一番わかりやすいサインは「においのあるおりもの」
BVの典型的な症状は、魚のような生臭いにおいのする、灰白色の均質なおりものです。
ある患者さんのことを思い出します。「セックスのあとに、なんか生臭い感じがして…自分でもびっくりして」とおっしゃっていた方がいました。これ、BVでよく起きる現象で、精液がアルカリ性のために膣内pHが一時的に上昇し、においが強くなることがあります。いわゆる「アミン臭」と呼ばれるものです。
かゆみや痛みは、BVでは比較的少ないか、あっても軽度です。むしろかゆみが強い場合はカンジダ(後述)を疑うことが多い。においを主訴に来院される患者さんは、BVの可能性をまず考えます。
診断にはいくつかの方法がありますが、代表的なものが「Amsel基準」です。[2]
- 均質で薄い灰白色のおりもの
- 膣内pH > 4.5
- アミン臭テスト陽性(KOH法でにおいが増強)
- 顕微鏡でclue cells(細菌に覆われた上皮細胞)を確認
このうち3項目以上が陽性であれば、BVと診断します。
カンジダとどう見分ける? —— 「においかゆみか」がひとつのヒント
おりものの異常で来院される患者さんで、BVと並んで多いのが外陰膣カンジダ症です。
カンジダのおりものは、白くてぽろぽろした、いわゆるカッテージチーズのような見た目が特徴的です。そして何より強いかゆみを伴うことが多い。においはあまりない。
一方BVは、においが強く、かゆみはそれほどでもない。この対比を理解していただくと、受診前の目安にはなります。
ただ——臨床では、BVとカンジダが同時に起きているケースが普通にあります。これ、意外と見落としがちで、どちらか一方だけ治療してもすっきり治らないということになりやすい。国際的なガイドラインでも、BVとカンジダが合併している場合は両方の治療を同時に行うことが推奨されています。[3] 当院では、症状の経過や診察所見から合併が疑われる場合、それぞれの治療薬を同時にお出しすることがあります。「一度で両方まとめて治療できる」と患者さんにも好評なことが多いです。
BVを放置するとどうなる? —— 不妊・早産・HIV感染リスクとの関連
「においが気になるだけだし、様子を見ようかな」という方も少なくないのですが、BVを放置することには、いくつかのリスクがあります。
まず、骨盤内炎症性疾患(PID)のリスクが上がることが示されています。[1] BVがある状態では膣の防御機能が落ちているため、クラミジアや淋菌などの性感染症病原体が上行感染しやすくなります。
また、妊娠中のBVは早産リスクを高めるという報告も複数あります。[4] 妊娠中の方は特に早めの対応が必要です。
さらには、HIVをはじめとする性感染症の感染リスクが上昇することも知られています。[5] 膣の粘膜バリアが弱まっているため、ウイルスや細菌が侵入しやすくなるんですね。
夜の仕事をされている方、性的なパートナーが複数いる方は、BVが性感染症の「呼び水」になり得るという視点を持っておいていただけると、なおよいと思います。
BVはなぜ繰り返すのか —— 再発が多い理由を知っておく
BVの困ったところは、再発率が高いことです。治療後3ヶ月以内の再発率は30%程度、1年以内では50%以上という報告もあります。[6]
なぜ繰り返すのか。いくつか原因が考えられます。
- 膣内フローラ(菌叢)が元の状態に戻りにくい
- 抗菌薬が効かない菌株の問題
- 性行為による再曝露(パートナーとの間での「ピンポン感染」的な問題)
- アルコール、ストレス、喫煙、膣洗浄などのライフスタイル的要因
「膣を清潔に保とう」と膣内洗浄(ドゥーシング)をしてしまう方がいますが、これは逆効果です。善玉菌まで洗い流してしまい、BVを悪化させます。膣内は自浄作用があるので、むやみに洗わないこと、これは繰り返し患者さんにお伝えしています。
BVの治療 —— 抗菌薬で治せる
BVの治療は、抗菌薬が中心です。
標準治療として、メトロニダゾール(内服または膣剤)またはクリンダマイシンが使用されます。日本産科婦人科学会のガイドラインでも、これらの薬剤が第一選択として示されています。[7]
当院では、患者さんの状態・合併症・生活背景に合わせて処方を選択しています。「なるべく通院を減らしたい」「職業上、内診を避けたい」という方のご希望も可能な範囲で対応しています。
一つ経験からお伝えしておくと、治療薬をちゃんと飲み切ることがとても大切です。症状が改善したからといって途中でやめてしまうと、再発につながりやすい。これはBVに限らず感染症全般に言えることですが、特に再発しやすいBVでは重要です。
「あのにおい、やっぱり気になる」という方へ
患者さんに「もっと早く来ればよかった」と言われることが、ひょっとしたら一番多い疾患がBVかもしれない、とある時ふと思いました。
においがする、おりものの様子が変わった——そういう変化に気づいたとき、「どうせ様子見でいいか」と後回しにしてしまいがちです。それでも実際に来てみると、治療は比較的シンプルで、しかも放置していたことへのリスクも改めて気づく、ということが多いように感じます。
性感染症かどうか分からない、という不安も含めて、おりものの異常は一度診てもらうことをお勧めします。当院では、匿名での受診も可能で、お仕事の合間でも来ていただきやすい体制を整えています。
「においが気になる」「おりものの色や量が変わった」——そんな小さな変化を、流さずに相談しに来てください。
まとめ
- 細菌性膣症(BV)は性感染症ではないが、性行為によりリスクが高まる
- 魚のような生臭いにおいと、灰白色の均質なおりものが特徴
- かゆみが強い場合はカンジダとの鑑別が必要。合併することもある
- 放置するとPID・早産・HIV感染リスクが上昇する
- 治療は抗菌薬で可能。ただし再発しやすいため、完治の確認が重要
- 膣内洗浄は逆効果。自浄作用を妨げない
参考文献
- Bradshaw CS, Sobel JD. Current Treatment of Bacterial Vaginosis—Limitations and Need for Innovation. J Infect Dis. 2016;214(Suppl 1):S14–S20. doi:10.1093/infdis/jiw159
- Amsel R, et al. Nonspecific vaginitis. Diagnostic criteria and microbial and epidemiologic associations. Am J Med. 1983;74(1):14–22. doi:10.1016/0002-9343(83)91137-3
- Workowski KA, Bachmann LH, Chan PA, et al. Sexually Transmitted Infections Treatment Guidelines, 2021. MMWR Recomm Rep. 2021;70(4):1–187. doi:10.15585/mmwr.rr7004a1
- Leitich H, et al. Bacterial vaginosis as a risk factor for preterm delivery: a meta-analysis. Am J Obstet Gynecol. 2003;189(1):139–147. doi:10.1067/mob.2003.339
- Martin HL, et al. Vaginal lactobacilli, microbial flora, and risk of human immunodeficiency virus type 1 and sexually transmitted disease acquisition. J Infect Dis. 1999;180(6):1863–1868. doi:10.1086/315127
- Bradshaw CS, et al. High recurrence rates of bacterial vaginosis over the course of 12 months after oral metronidazole therapy and factors associated with recurrence. J Infect Dis. 2006;193(11):1478–1486. doi:10.1086/503780
- 日本産科婦人科学会・日本産婦人科医会 編集・監修.「産婦人科診療ガイドライン 婦人科外来編 2023」. 日本産科婦人科学会, 2023.

 03-6265-9265
03-6265-9265